વિજ્ઞાન અને મેડિકલ ક્ષેત્રે માનવજાતને મળેલી સૌથી મોટી ભેટોમાંની એક એટલે ‘એન્ટિબાયોટિક્સ’ (Antibiotics). એક સમય એવો હતો જ્યારે નાની ઈજા કે સામાન્ય ઇન્ફેક્શનથી પણ લોકોના જીવ જતા હતા, પરંતુ પેનિસિલિન (Penicillin) ની શોધ બાદ આધુનિક ચિકિત્સા વિજ્ઞાને એક નવી ઊંચાઈ હાંસલ કરી. જોકે, આજે પરિસ્થિતિ બદલાઈ ગઈ છે. તાજેતરમાં GSTV અને વિશ્વ સ્વાસ્થ્ય સંગઠન (WHO) દ્વારા જાહેર કરાયેલા અહેવાલો મુજબ, સામાન્ય રોગોમાં પણ એન્ટિબાયોટિકના બેફામ ઉપયોગથી બેક્ટેરિયાએ હવે આ દવાઓ સામે લડવાની તાકાત મેળવી લીધી છે.
આ ભયાનક સ્થિતિને મેડિકલ ભાષામાં ‘એન્ટિમાઇક્રોબાયલ રેઝિસ્ટન્સ’ (Antimicrobial Resistance – AMR) અથવા એન્ટિબાયોટિક રેઝિસ્ટન્સ કહેવામાં આવે છે. આ કોઈ ભવિષ્યની સમસ્યા નથી, પરંતુ વર્તમાનનો સૌથી મોટો ખતરો છે, જેને નિષ્ણાતો એક ‘સાયલન્ટ પેન્ડેમિક’ (Silent Pandemic) એટલે કે શાંત મહામારી તરીકે ઓળખાવી રહ્યા છે.
એન્ટિબાયોટિક રેઝિસ્ટન્સ (AMR) ખરેખર શું છે?
જ્યારે આપણા શરીરમાં કોઈ બેક્ટેરિયલ ઇન્ફેક્શન થાય છે, ત્યારે ડૉક્ટર એન્ટિબાયોટિક દવાઓ આપે છે. આ દવાઓનું કામ બેક્ટેરિયાને મારવાનું અથવા તેમની વૃદ્ધિ અટકાવવાનું છે. પરંતુ બેક્ટેરિયા પણ જીવંત સજીવો છે અને તેઓ સમય જતાં પર્યાવરણ અને પરિસ્થિતિઓ અનુસાર પોતાનું સ્વરૂપ બદલતા (Mutate) રહે છે.
જ્યારે આપણે વારંવાર, જરૂર વગર અથવા ખોટી માત્રામાં એન્ટિબાયોટિક્સ લઈએ છીએ, ત્યારે નબળા બેક્ટેરિયા તો મરી જાય છે, પરંતુ કેટલાક અત્યંત ચતુર અને મજબૂત બેક્ટેરિયા બચી જાય છે. આ બચી ગયેલા બેક્ટેરિયા પોતાના જિનેટિક માળખામાં (DNA) ફેરફાર કરે છે અને એવી સિસ્ટમ વિકસાવે છે જેના પર દવાની કોઈ અસર થતી નથી. આ પ્રક્રિયા બાદ તેઓ ઝડપથી ગુણાકાર કરે છે અને એક નવી, અત્યંત શક્તિશાળી પ્રજાતિ બનાવે છે, જેને વિજ્ઞાનની ભાષામાં ‘સુપરબગ્સ’ (Superbugs) કહેવામાં આવે છે.
જ્યારે કોઈ વ્યક્તિ આ ‘સુપરબગ્સ’ નો શિકાર બને છે, ત્યારે બજારમાં ઉપલબ્ધ કોઈ પણ મોંઘી કે હેવી એન્ટિબાયોટિક દવા તેના પર અસર કરતી નથી. દવાઓ નિષ્ફળ જવાના કારણે ઇન્ફેક્શન આખા શરીરમાં ફેલાઈ જાય છે, જે અંતે દર્દીના મૃત્યુનું કારણ બને છે.
ડરામણા આંકડા: ‘સાયલન્ટ પેન્ડેમિક’ ની ગંભીરતા
વર્લ્ડ ઇકોનોમિક ફોરમ (WEF) 2026 ના દાવોસ સંમેલન અને WHO ના લેટેસ્ટ રિપોર્ટ્સ પર નજર કરીએ તો આંકડા રૂંવાડા ઊભા કરી દે તેવા છે:
- વર્તમાન મૃત્યુઆંક: 2019 ના એક ગ્લોબલ રિસર્ચ મુજબ, વિશ્વભરમાં 12.7 લાખ (1.27 million) લોકોના મૃત્યુ સીધા જ એન્ટિબાયોટિક રેઝિસ્ટન્સના કારણે થયા હતા. જ્યારે અન્ય 49.5 લાખ મૃત્યુમાં આ સમસ્યાએ પરોક્ષ રીતે ભાગ ભજવ્યો હતો.
- ભવિષ્યનો ખતરો: જો અત્યારે જ નક્કર પગલાં લેવામાં ન આવ્યા, તો 2050 સુધીમાં દર વર્ષે 1 કરોડ (10 million) લોકોના જીવ જશે. આ આંકડો કેન્સરથી થતા મૃત્યુ કરતાં પણ મોટો હશે.
- આર્થિક નુકસાન: વિશ્વ બેંકના અંદાજ મુજબ, 2030 સુધીમાં AMR ના કારણે વૈશ્વિક અર્થતંત્રને 3.4 ટ્રિલિયન ડોલર સુધીનું નુકસાન થઈ શકે છે, કારણ કે દર્દીઓને લાંબા સમય સુધી હોસ્પિટલમાં રહેવું પડશે અને તેમની સારવાર અત્યંત ખર્ચાળ બની જશે.
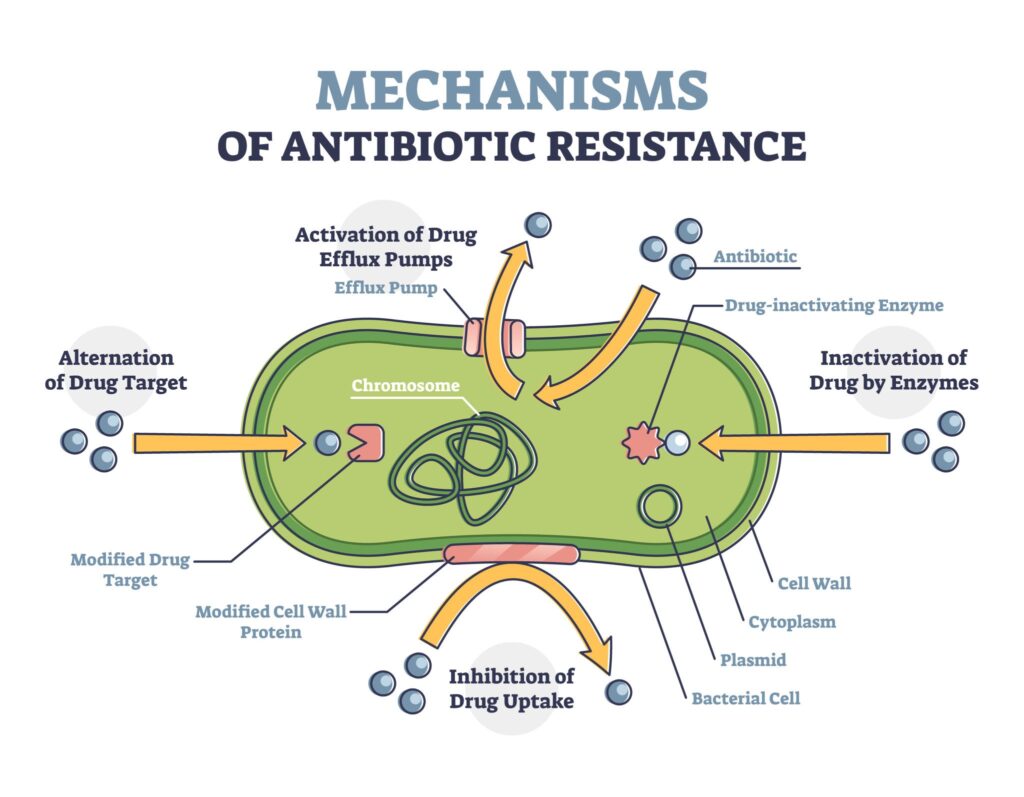
બેક્ટેરિયા કેવી રીતે એન્ટિબાયોટિક્સને હરાવે છે? (બાયોલોજિકલ મિકેનિઝમ)
બેક્ટેરિયા કઈ રીતે આટલા શક્તિશાળી બની જાય છે તે સમજવું ખૂબ જ રસપ્રદ અને આશ્ચર્યજનક છે. તેઓ મુખ્યત્વે ચાર વૈજ્ઞાનિક પદ્ધતિઓનો ઉપયોગ કરીને દવાઓને નિષ્ફળ બનાવે છે:
- એફ્લક્સ પંપ (Efflux Pumps): કેટલાક બેક્ટેરિયા પોતાની કોષીય દીવાલ (Cell wall) પર એક પ્રકારના ‘પંપ’ વિકસાવી લે છે. જ્યારે તમે એન્ટિબાયોટિક દવા ખાઓ છો અને તે બેક્ટેરિયાની અંદર પ્રવેશે છે, ત્યારે આ પંપ તરત જ તે દવાને કોષની બહાર ફેંકી દે છે, જેથી દવા બેક્ટેરિયાને નુકસાન પહોંચાડી શકતી નથી.
- દવાનો નાશ કરતા એન્ઝાઇમ્સ (Enzyme Degradation): શક્તિશાળી બેક્ટેરિયા એવા ચોક્કસ એન્ઝાઇમ્સ (ઉત્સેચકો) પેદા કરે છે, જે એન્ટિબાયોટિક દવાની રાસાયણિક સંરચનાને જ તોડી નાખે છે. ઉદાહરણ તરીકે, કેટલાક બેક્ટેરિયા ‘બીટા-લેક્ટામેઝ’ (Beta-lactamase) નામનો એન્ઝાઇમ બનાવે છે, જે પેનિસિલિન જેવી દવાઓને સંપૂર્ણપણે નિષ્ક્રિય કરી દે છે.
- લક્ષ્ય બદલવું (Target Alteration): એન્ટિબાયોટિક દવાઓ બેક્ટેરિયાના કોઈ ચોક્કસ પ્રોટીન કે ભાગ પર હુમલો કરવા માટે ડિઝાઇન કરવામાં આવે છે. પરંતુ ચતુર બેક્ટેરિયા પોતાના તે ભાગનો આકાર જ બદલી નાખે છે. જેના પરિણામે, દવા બેક્ટેરિયા સાથે જોડાઈ શકતી નથી અને બેઅસર સાબિત થાય છે.
- ડીએનએ શૅરિંગ (Horizontal Gene Transfer): આ સૌથી ભયાનક પદ્ધતિ છે. જે બેક્ટેરિયા રેઝિસ્ટન્સ મેળવી ચૂક્યા છે, તેઓ પોતાનો આ ‘દવા પચાવી જવાનો કીમિયો’ (જીનેટિક કોડ) આસપાસના અન્ય સામાન્ય બેક્ટેરિયા સાથે પણ શૅર કરે છે. આનાથી એક સાથે લાખો બેક્ટેરિયા સુપરબગ બની જાય છે.
જો આપણે આ સમસ્યા નહીં ઉકેલીએ તો ભવિષ્ય કેવું હશે?
આધુનિક ચિકિત્સા વિજ્ઞાનનો પાયો એન્ટિબાયોટિક્સ પર ટકેલો છે. જો આ દવાઓ કામ કરતી બંધ થઈ જશે, તો આપણું મેડિકલ ક્ષેત્ર 100 વર્ષ પાછળ ધકેલાઈ જશે:
- સર્જરીઓ અશક્ય બનશે: જોઈન્ટ રિપ્લેસમેન્ટ, ઓપન હાર્ટ સર્જરી, કે સિઝેરિયન ડિલિવરી (C-section) જેવી રૂટિન સર્જરીઓમાં પણ ઇન્ફેક્શનનો ખતરો એટલો બધો વધી જશે કે ડોક્ટરો માટે આ સર્જરી કરવી જીવલેણ સાબિત થઈ શકે છે.
- કેન્સર અને ટ્રાન્સપ્લાન્ટના દર્દીઓ: કેન્સરની કીમોથેરાપી અથવા ઓર્ગન ટ્રાન્સપ્લાન્ટ કરાવતા દર્દીઓની રોગપ્રતિકારક શક્તિ (Immunity) અત્યંત નબળી હોય છે. તેમને જીવંત રાખવા માટે એન્ટિબાયોટિક્સ જરૂરી છે. આ દવાઓ વિના આવા દર્દીઓ સીધા જ સેપ્સિસ (Sepsis) નો ભોગ બનશે.
- સામાન્ય ઈજા પણ જીવલેણ: બગીચામાં કામ કરતી વખતે પડેલો નાનો ઉજરડો કે રસોડામાં ચપ્પુ વાગવાથી થતો ઘાવ પણ જીવલેણ ઇન્ફેક્શનમાં પરિણમી શકે છે, કારણ કે તેને રૂઝાવવા માટે કોઈ દવા કામ નહીં કરે.
એન્ટિબાયોટિક્સની નિષ્ફળતા પાછળ જવાબદાર કારણો કયા છે?
સુપરબગ્સના જન્મ માટે બેક્ટેરિયા કરતાં વધુ આપણે મનુષ્યો જ જવાબદાર છીએ. આ વૈશ્વિક સંકટ પાછળ મુખ્યત્વે નીચે મુજબના કારણો જવાબદાર છે:
1. માણસોમાં બેફામ અને ખોટો ઉપયોગ (Misuse in Humans): મોટાભાગના શરદી, ખાંસી કે વાયરલ તાવના કિસ્સાઓમાં લોકો જાતે જ મેડિકલ સ્ટોર પરથી એન્ટિબાયોટિક દવાઓ ખરીદી લે છે. યાદ રાખો, એન્ટિબાયોટિક્સ માત્ર ‘બેક્ટેરિયલ’ ઇન્ફેક્શન પર જ કામ કરે છે, ‘વાયરલ’ ઇન્ફેક્શન પર તેની કોઈ જ અસર થતી નથી. વાયરસ સામે એન્ટિબાયોટિક લેવાથી શરીરના સારા બેક્ટેરિયા મરી જાય છે અને રેઝિસ્ટન્સને વેગ મળે છે.
2. દવાનો કોર્સ અધૂરો છોડવો: ડોક્ટર દ્વારા 5 કે 7 દિવસનો કોર્સ આપવામાં આવ્યો હોય, પરંતુ દર્દી 2 દિવસમાં સારું લાગવા માંડે એટલે દવા લેવાનું બંધ કરી દે છે. આ સૌથી મોટી ભૂલ છે. આમ કરવાથી શરીરમાં રહેલા કેટલાક મજબૂત બેક્ટેરિયા અધમૂઆ થઈને બચી જાય છે અને ભવિષ્યમાં તે દવાથી ટેવાઈ જઈને સુપરબગ બની જાય છે.
3. ખેતી અને પશુપાલનમાં દુરુપયોગ (Misuse in Agriculture & Poultry): આજે દુનિયાભરમાં સૌથી વધુ એન્ટિબાયોટિક્સનો ઉપયોગ માણસો કરતાં પ્રાણીઓ પર થાય છે. પોલ્ટ્રી ફાર્મમાં મરઘાંઓને ઝડપથી મોટા કરવા અને બીમાર પડતા અટકાવવા માટે તેમના ખોરાકમાં બેફામ એન્ટિબાયોટિક્સ ભેળવવામાં આવે છે. આ પ્રાણીઓના માંસ અને દૂધ દ્વારા, તેમજ ખેતરમાં વપરાતા દૂષિત પાણી મારફતે આ રેઝિસ્ટન્ટ બેક્ટેરિયા સીધા જ મનુષ્યના આહાર શૃંખલા (Food chain) માં પ્રવેશે છે.
4. સ્વચ્છતા અને સંક્રમણ નિયંત્રણનો અભાવ: હોસ્પિટલોમાં યોગ્ય ઇન્ફેક્શન કંટ્રોલ ન હોવાના કારણે એક દર્દીમાંથી બીજા દર્દીમાં સુપરબગ્સ સરળતાથી ફેલાય છે. આ ઉપરાંત, પીવાના શુદ્ધ પાણીનો અભાવ અને ગટર વ્યવસ્થાની ખામીઓ આ સમસ્યાને વધુ વ્યાપક બનાવે છે.
ભારતમાં AMR ની સ્થિતિ અને ‘રેડ લાઇન’ (Red Line) કેમ્પેઈન
ભારત માટે આ ખતરો ઘણો મોટો છે. વધુ વસ્તી ગીચતા, સ્વચ્છતાનો અભાવ અને મેડિકલ સ્ટોર્સ પર પ્રિસ્ક્રિપ્શન વિના આસાનીથી મળતી દવાઓના કારણે ભારતમાં ડ્રગ રેઝિસ્ટન્ટ ઇન્ફેક્શનના કેસો સતત વધી રહ્યા છે.
આ પરિસ્થિતિને કાબૂમાં લેવા માટે ભારત સરકારના આરોગ્ય મંત્રાલય દ્વારા ‘રેડ લાઇન કેમ્પેઈન’ (Red Line Campaign) શરૂ કરવામાં આવ્યું હતું. તમે નોંધ્યું હશે કે કેટલીક દવાઓના પત્તા (સ્ટ્રીપ) પર એક લાલ રંગની ઊભી લાઈન હોય છે. આ લાલ લાઈનનો અર્થ એ છે કે આ એન્ટિબાયોટિક દવા ડૉક્ટરના પ્રિસ્ક્રિપ્શન (લખેલા કાગળ) વિના કોઈ પણ મેડિકલ સ્ટોર વાળાએ આપવી જોઈએ નહીં અને દર્દીએ જાતે લેવી જોઈએ નહીં. છતાં, જાગૃતિના અભાવે આ નિયમનું કડક પાલન થતું નથી.
આ વૈશ્વિક ખતરા સામે આપણે શું કરી શકીએ? (બચાવના ઉપાયો)
એન્ટિબાયોટિક રેઝિસ્ટન્સને અટકાવવાની જવાબદારી માત્ર સરકારો કે વૈજ્ઞાનિકોની નથી, પરંતુ આપણા સૌની છે. WHO અને મેડિકલ નિષ્ણાતો દ્વારા કેટલીક મહત્વપૂર્ણ માર્ગદર્શિકાઓ જાહેર કરવામાં આવી છે:
- માત્ર પ્રિસ્ક્રાઇબ કરેલી દવાઓ જ લો: ડૉક્ટરની સલાહ લીધા વિના જાતે ડૉક્ટર બનીને ક્યારેય એન્ટિબાયોટિક દવા ન ખરીદો.
- કોર્સ હંમેશા પૂરો કરો: ડૉક્ટરે જેટલા દિવસની દવા લખી આપી હોય, તેટલા દિવસ પૂરી જ કરો. 2 દિવસમાં સારું લાગે તો પણ દવા અધવચ્ચે ન છોડો.
- દવાઓ શૅર ન કરો: ઘરમાં કોઈ એક વ્યક્તિની જૂની બચેલી એન્ટિબાયોટિક દવા બીજી વ્યક્તિને શરદી-ખાંસીમાં ક્યારેય ન આપો. દરેક બીમારી અને વ્યક્તિ માટે દવાનો પ્રકાર અલગ હોય છે.
- સ્વચ્છતા જાળવો: ઇન્ફેક્શનથી બચવાનો શ્રેષ્ઠ ઉપાય સ્વચ્છતા છે. નિયમિત રીતે સાબુથી હાથ ધોવા, ભીડભાડવાળી જગ્યાએ સાવચેતી રાખવી અને બીમાર લોકોના સીધા સંપર્કથી બચવું.
- રસોઈમાં ધ્યાન રાખો: શાકભાજી અને ફળોને યોગ્ય રીતે ધોઈને જ ઉપયોગમાં લો. માંસ કે ઈંડા રાંધતી વખતે તે સંપૂર્ણપણે રંધાઈ જાય તેની ખાતરી કરો, જેથી સુપરબગ્સનો નાશ થઈ શકે.
- રસીકરણ (Vaccination): નિયમિત રસીકરણ દ્વારા ઘણા બેક્ટેરિયલ અને વાયરલ ઇન્ફેક્શનથી બચી શકાય છે. જો ઇન્ફેક્શન જ નહીં થાય, તો એન્ટિબાયોટિક લેવાની જરૂર જ નહીં પડે.
નવી દવાઓ શોધવી કેમ અઘરી છે?
તમને વિચાર આવતો હશે કે જો જૂની દવાઓ કામ નથી કરતી, તો વૈજ્ઞાનિકો નવી દવાઓ કેમ નથી બનાવતા?
વાસ્તવિકતા એ છે કે નવી એન્ટિબાયોટિક શોધવામાં 10 થી 15 વર્ષનો સમય અને અબજો ડોલરનો ખર્ચ થાય છે. ફાર્માસ્યુટિકલ કંપનીઓ નવી એન્ટિબાયોટિક્સ બનાવવામાં બહુ રસ દાખવતી નથી, કારણ કે આ દવાઓ દર્દીએ માત્ર થોડા દિવસ જ લેવાની હોય છે (જેમ કે બ્લડ પ્રેશર કે ડાયાબિટીસની દવાઓની જેમ આજીવન નહીં). વળી, નવી દવા શોધાયાના થોડા જ સમયમાં બેક્ટેરિયા તેના પ્રત્યે પણ રેઝિસ્ટન્સ ડેવલપ કરી લે છે, જેનાથી કંપનીનો નફો શૂન્ય થઈ જાય છે. તેથી, વર્તમાન સમયમાં આપણી પાસે ઉપલબ્ધ દવાઓનું જતન કરવું એ જ એકમાત્ર આશા છે.
એન્ટિબાયોટિક્સ એ સ્વચ્છ પાણી કે શુદ્ધ હવા જેવું જ એક ‘સામાન્ય વૈશ્વિક સંસાધન’ (Shared Global Resource) છે. આપણી એક નાની ભૂલ અને દવાનો દુરુપયોગ આવનારી પેઢીઓ માટે એક ભયાનક સ્વાસ્થ્ય સંકટ ઊભું કરી રહ્યો છે.
જે રીતે આપણે પર્યાવરણને બચાવવા માટે જાગૃત થયા છીએ, તેવી જ રીતે આપણે એન્ટિબાયોટિક્સના યોગ્ય ઉપયોગ માટે પણ સભાન થવું પડશે. “ફક્ત ડૉક્ટરની સલાહ મુજબ, યોગ્ય માત્રામાં અને યોગ્ય સમય માટે જ એન્ટિબાયોટિક્સનો ઉપયોગ કરો” — આ મંત્રને જીવનમાં ઉતારવો હવે પસંદગી નહીં, પરંતુ જરૂરિયાત બની ગઈ છે.

અંકિતા ગૌતમ CTC News સાથે જોડાયેલા એક લોકપ્રિય અભિનેત્રી (Actor) અને પ્રભાવશાળી સોશિયલ મીડિયા ઇન્ફ્લુએન્સર છે. મનોરંજન જગત અને ડિજિટલ કન્ટેન્ટ ક્રિએશનમાં બહોળો અનુભવ ધરાવતા અંકિતાબેન વાચકો સુધી લાઈફસ્ટાઈલ, ફેશન અને એન્ટરટેઈનમેન્ટ જગતના સચોટ સમાચાર પહોંચાડે છે. તેમની સર્જનાત્મક શૈલી અને સોશિયલ મીડિયા પરની મજબૂત પકડ તેમને એક આધુનિક અને વિશ્વાસપાત્ર મીડિયા પર્સનાલિટી બનાવે છે.

